„Minden hónapban megjön a menstruációm, tehát van peteérésem…” kezdte ezzel a mondattal a konzultációt egy kedves hölgy. Ezt a tévhitet szeretném a következő cikkel eloszlatni és az ovuláció fontosságára felhívni a figyelmet. Mert ez igen fontos, akkor is, ha nem akarunk kisbabát.
A fogantatásnak egyik elengedhetetlen feltétele az ovuláció. Az ovuláció, magyar nevén peteérés, az érett petesejt kilökődése a petefészekből.
Amikor egy kislány megszületik, már ott vannak petefészkében azok a petesejtek, amik később hónapról hónapra megérnek és terhességet eredményezhetnek. Ezért is szokták azt mondani, hogy petesejtjeink annyi évesek ahány évesek mi magunk vagyunk.
Hogyan is néz ki egy normális menstruációs ciklus? Az FSH és az LH hormonok egymást segítve érlelik a tüszőt. Az FSH hormon munkája az érlelés az LH-é a repesztés. Mindkettőnek megfelelően kell működnie az ovuláció érdekében.
Ezeken kívül még az ösztrogén szintünk is emelkedik folyamatosan, a ciklus első felében, mert ez a hormon a méhnyálkahártya megfelelő állagának elérésében felelős, többek között.
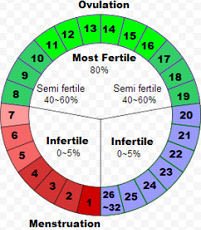
Ha minden rendben van, akkor a petesejt a ciklus 14. napja körül kilökődik és megtörténhet a fogamzás. Sok esetben a peteérés előbb vagy később következik be, ez nem baj, a lényeg, hogy az ovuláció után 14, de legalább 12 nap elteljen.
Az ovuláció megtörténte után a szervezet gőzerővel elkezdi termelni a progeszteront, ezzel is segítve a megtermékenyített petesejt beágyazódását. Ha fogamzás nem történt, akkor a ciklus végén a progeszteron szint lezuhan és megjön a menstruáció. Kezdődik minden elölről.
Sok esetben azért találkozunk hormonproblémákkal, meddőséggel, nőgyógyászati betegséggel, mert a peteérés elmarad és így progeszteron termelődés sincs a szervezetünkben, viszont ösztrogént azt termeltünk, ezzel máris az ösztrogén felé billent hormonális egyensúlyunk.
Tehát nem győzöm hangsúlyozni, hogy nem csak akkor kell figyelnünk, hogy ovulálunk-e amikor babát szeretnénk. Az egyensúlytalanság a saját női egészségünk kapcsán sem jó és sok problémához, cikluszavarhoz, meddőséghez, miómához, cisztához stb. vezethet.
Számos módja van annak, hogy ovulációnkról meggyőződjünk. A legbiztosabb mód a hőmérőzés, amikor a progeszterontermelődés miatt megemelkedik a testhőmérsékletünk.
Némelyek biztosabb módszernek tartják az ovulációs teszt használatát, sőt az ovulációs mikroszkópot, ráadásul azt csak egyszer kell megvenni.
Sokan a méhnyak által termelt váladékból tudják, hogy hamarosan peteérésük lesz.
Ha végképp nincs ötletünk arról, hogy van-e ovulációnk, akkor a legbiztosabban egy hormoneredményből tudjuk ezt megállapítani. A vélt ovuláció utáni 7. napon mért progeszteron szintből. 15 nmol / L feletti progeszteron szintnél bár biztosak lehetünk abban, hogy legalábbis a vizsgált ciklusban megtörtént a peteérés és a progeszteron is kielégítően termelődik.
Ne feledjük, hogy saját egészségünk érdekében is fontos tudnunk, hogy minden rendben működik-e a szervezetünkben, ha babát szeretnénk, akkor pedig mindenképpen figyelnünk kell, hogy legyen ovulációnk. Számos lehetőség van, amivel a hormonális eltéréseket rendbe tudjuk tenni, és minél hamarabb ismerjük a problémát annál kevesebb évet kell várnunk a babánkra.
Hogy az ovuláció miért maradhat el és hogyan lehet ezen a problémán segíteni azt a következő cikkben fogom összefoglalni.
Fotó: cuteimage – FreeDigitalPhotos.net









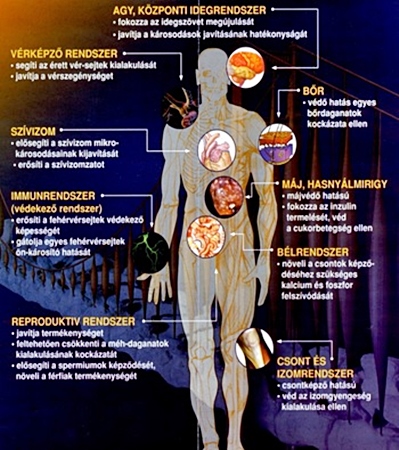
 Miként a fentebb jelzett tanulmány mutatja a meddő nőkben a D-vitamin hiánya egyértelműen kimutatható. Kaliforniai kutatók azt ajánlják, hogy a téli hónapokban akár az ajánlott mennyiség többszörösére növeljük a D-vitamin bevitelt, sőt a sötétbőrűek – mivel náluk nem szintetizálódik olyan könnyen a D-vitamin –, akár a 10-14-szeresére. Ugyan D-vitamin túladagolás 10 000 NE (nemzetközi egység), vagy ennél nagyobb mennyiség huzamos szedésével fordulhat csak elő, ezért érdemes betartanunk a napi ajánlott mennyiségre vonatkozó ajánlásokat. A D-vitamin hiány szempontjából fokozott kockázatnak kitett személyek például az autoimmun betegségekben és más betegségekben szenvedők, bizonyos gyógyszereket szedők, állapotos nők, illetve azok, akik életmódjuk vagy egészségi állapotuk miatt tartósan nem jutnak napfényhez. Mivel csecsemő- és gyermekkorban a D-vitamin hiány kezeléséhez szükséges mennyiség kiszámításához jóval kevesebb adat áll rendelkezésre, ebben a korcsoportban az egyszerre beadandó nagy dózisok helyett a naponta, biztonságosan beadható adagok hosszabb távú használata javasolt. Ráadásul a legutóbbi közlések alapján a D hormon segít az AMH termelődésének fokozásában, az IVF során komoly veszélyt jelentő vetélésék megelőzésében
Miként a fentebb jelzett tanulmány mutatja a meddő nőkben a D-vitamin hiánya egyértelműen kimutatható. Kaliforniai kutatók azt ajánlják, hogy a téli hónapokban akár az ajánlott mennyiség többszörösére növeljük a D-vitamin bevitelt, sőt a sötétbőrűek – mivel náluk nem szintetizálódik olyan könnyen a D-vitamin –, akár a 10-14-szeresére. Ugyan D-vitamin túladagolás 10 000 NE (nemzetközi egység), vagy ennél nagyobb mennyiség huzamos szedésével fordulhat csak elő, ezért érdemes betartanunk a napi ajánlott mennyiségre vonatkozó ajánlásokat. A D-vitamin hiány szempontjából fokozott kockázatnak kitett személyek például az autoimmun betegségekben és más betegségekben szenvedők, bizonyos gyógyszereket szedők, állapotos nők, illetve azok, akik életmódjuk vagy egészségi állapotuk miatt tartósan nem jutnak napfényhez. Mivel csecsemő- és gyermekkorban a D-vitamin hiány kezeléséhez szükséges mennyiség kiszámításához jóval kevesebb adat áll rendelkezésre, ebben a korcsoportban az egyszerre beadandó nagy dózisok helyett a naponta, biztonságosan beadható adagok hosszabb távú használata javasolt. Ráadásul a legutóbbi közlések alapján a D hormon segít az AMH termelődésének fokozásában, az IVF során komoly veszélyt jelentő vetélésék megelőzésében