Korábban már írtam róla (az előző influenzajárvány során), hogy a terhesség a részleges immunszuppresszió olyan állapota, amely a terhes nőket kiszolgáltatottabbá teszi a vírusos fertőzésekkel szemben, és a morbiditás még szezonális influenza esetén is nagyobb. Ezért a COVID-19 járvány súlyos következményekkel járhat a terhes nők számára. Continue reading „Új koronavírus-betegség (COVID-19) terhesség alatt: milyen klinikai ajánlásokat kell követni?”



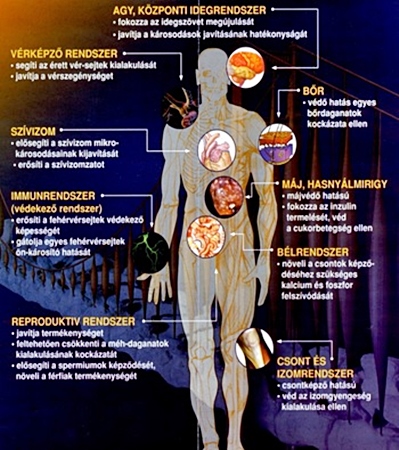
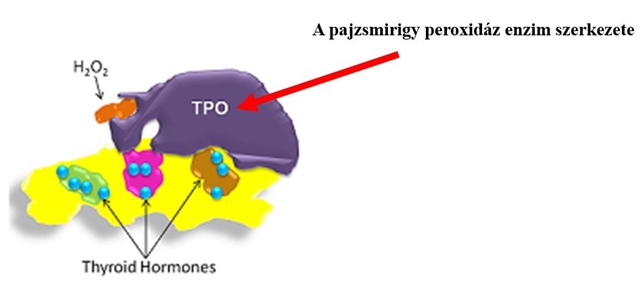
 Miként a fentebb jelzett tanulmány mutatja a meddő nőkben a D-vitamin hiánya egyértelműen kimutatható. Kaliforniai kutatók azt ajánlják, hogy a téli hónapokban akár az ajánlott mennyiség többszörösére növeljük a D-vitamin bevitelt, sőt a sötétbőrűek – mivel náluk nem szintetizálódik olyan könnyen a D-vitamin –, akár a 10-14-szeresére. Ugyan D-vitamin túladagolás 10 000 NE (nemzetközi egység), vagy ennél nagyobb mennyiség huzamos szedésével fordulhat csak elő, ezért érdemes betartanunk a napi ajánlott mennyiségre vonatkozó ajánlásokat. A D-vitamin hiány szempontjából fokozott kockázatnak kitett személyek például az autoimmun betegségekben és más betegségekben szenvedők, bizonyos gyógyszereket szedők, állapotos nők, illetve azok, akik életmódjuk vagy egészségi állapotuk miatt tartósan nem jutnak napfényhez. Mivel csecsemő- és gyermekkorban a D-vitamin hiány kezeléséhez szükséges mennyiség kiszámításához jóval kevesebb adat áll rendelkezésre, ebben a korcsoportban az egyszerre beadandó nagy dózisok helyett a naponta, biztonságosan beadható adagok hosszabb távú használata javasolt. Ráadásul a legutóbbi közlések alapján a D hormon segít az AMH termelődésének fokozásában, az IVF során komoly veszélyt jelentő vetélésék megelőzésében
Miként a fentebb jelzett tanulmány mutatja a meddő nőkben a D-vitamin hiánya egyértelműen kimutatható. Kaliforniai kutatók azt ajánlják, hogy a téli hónapokban akár az ajánlott mennyiség többszörösére növeljük a D-vitamin bevitelt, sőt a sötétbőrűek – mivel náluk nem szintetizálódik olyan könnyen a D-vitamin –, akár a 10-14-szeresére. Ugyan D-vitamin túladagolás 10 000 NE (nemzetközi egység), vagy ennél nagyobb mennyiség huzamos szedésével fordulhat csak elő, ezért érdemes betartanunk a napi ajánlott mennyiségre vonatkozó ajánlásokat. A D-vitamin hiány szempontjából fokozott kockázatnak kitett személyek például az autoimmun betegségekben és más betegségekben szenvedők, bizonyos gyógyszereket szedők, állapotos nők, illetve azok, akik életmódjuk vagy egészségi állapotuk miatt tartósan nem jutnak napfényhez. Mivel csecsemő- és gyermekkorban a D-vitamin hiány kezeléséhez szükséges mennyiség kiszámításához jóval kevesebb adat áll rendelkezésre, ebben a korcsoportban az egyszerre beadandó nagy dózisok helyett a naponta, biztonságosan beadható adagok hosszabb távú használata javasolt. Ráadásul a legutóbbi közlések alapján a D hormon segít az AMH termelődésének fokozásában, az IVF során komoly veszélyt jelentő vetélésék megelőzésében